
Nos últimos anos, o modelo de pacotes virou a grande promessa das OPS para substituir o fee-for-service.
Na teoria, parecia a solução perfeita: previsibilidade para quem paga, eficiência para quem presta.
Mas a realidade que vivemos na CASH+ dentro dos hospitais é bem diferente.
Encontramos instituições cheias de pacientes, diretores que sabem que estão perdendo, mas não conseguem medir o quanto.
Centros cirúrgicos lotados que operam no vermelho. UTIs ocupadas até o limite que escondem déficits diários.
A dor é recorrente: hospitais que trabalham mais, mas fecham o mês com menos.
E é sobre isso que trazemos a análise desta edição da Estratégia & Saúde:
👉 Quando um modelo de remuneração, em vez de trazer equilíbrio, pode acrescentar ainda mais prejuízo para um hospital?
O PACOTE
Muito se fala que os pacotes, ou bundled payments, como a literatura internacional os chama, são o futuro da remuneração em saúde.
E, de fato, quando bem desenhados, eles funcionam: previsibilidade de custos, alinhamento de incentivos e até melhoria de qualidade. Um estudo do Commonwealth Fund mostrou reduções consistentes de despesas e manutenção de resultados clínicos em diferentes países.
Mas o Brasil ainda está longe desse cenário.
O que vivemos na CASH+ revela um contraste doloroso:
Pacotes assinados sem protocolos clínicos claros.
Hospitais que não sabem medir seus custos reais.
OPS que reduzem valores e transferem o risco financeiro para linhas em fee-for-service.
O resultado? O que deveria ser um modelo de eficiência acaba se transformando em um ralo de recursos, onde cada paciente atendido significa mais déficit acumulado.
Na teoria, o pacote é a promessa de equilíbrio.
Na prática brasileira, sem método e sem dados, ele virou a armadilha silenciosa da saúde.
E para mostrar como essa realidade se traduz no dia a dia, quero compartilhar dois casos recentes que vivemos na CASH+: histórias de hospitais cheios, mas que descobrimos estar produzindo prejuízo em cada procedimento.

Case 1 – Cirurgia de vesícula: produzir mais, perder mais
No Sul do Brasil, chegamos a um hospital de 180 leitos com alta taxa de ocupação. Os corredores estavam cheios, o centro cirúrgico não parava, e só na cirurgia de vesícula eram realizadas em média 80 por mês.
À primeira vista, o cenário parecia positivo: movimento alto, equipes ocupadas, demanda garantida.
Mas quando mergulhamos nos números, a realidade apareceu e ela era dura:
Valor médio pago pela OPS pelo pacote de vesícula: R$ 3.500
Custo real do procedimento: R$ 4.200
Materiais e medicamentos: R$ 1.500
Custo/hora do centro cirúrgico: R$ 1.000
Honorários médicos: R$ 1.200
Impostos e encargos: R$ 500
Resultado por cirurgia: –R$ 700
➡️ Déficit mensal (80 cirurgias): (R$ 56.000)
➡️ Projeção anual: (R$ 672.000) apenas nesta linha de pacote.
A situação ficava ainda mais crítica porque não existia protocolo clínico estruturado para essas cirurgias.
Cada cirurgião utilizava materiais e técnicas diferentes, muitas vezes recorrendo a itens caros e sem padronização. O resultado era uma variabilidade grande nos custos, que só aumentava a incerteza.
E isso é tudo o que um modelo de remuneração por pacote não pode ter.
Pacotes exigem previsibilidade. Quando não há protocolo, quando os custos variam a cada cirurgia, o que se gera não é eficiência, mas um acúmulo de prejuízos inevitáveis.
O hospital seguia cheio, mas o caixa continuava vazio. A diretoria sabia que perdia, mas não conseguia dimensionar a gravidade. A cada cirurgia realizada, o déficit se repetia, ampliando o passivo de forma silenciosa.
Esse é o retrato que temos visto repetidamente na CASH+: instituições sem protocolos clínicos claros, com padronização falha e sem apuração de custos confiável.
No fim, o que deveria ser um modelo de eficiência se torna apenas mais uma fonte de fragilidade financeira.

Case 2 – UTI: a diária global que não fechava
Já no Rio de Janeiro, a situação mais crítica estava na UTI de um hospital que nos chamou para revisar seus contratos.
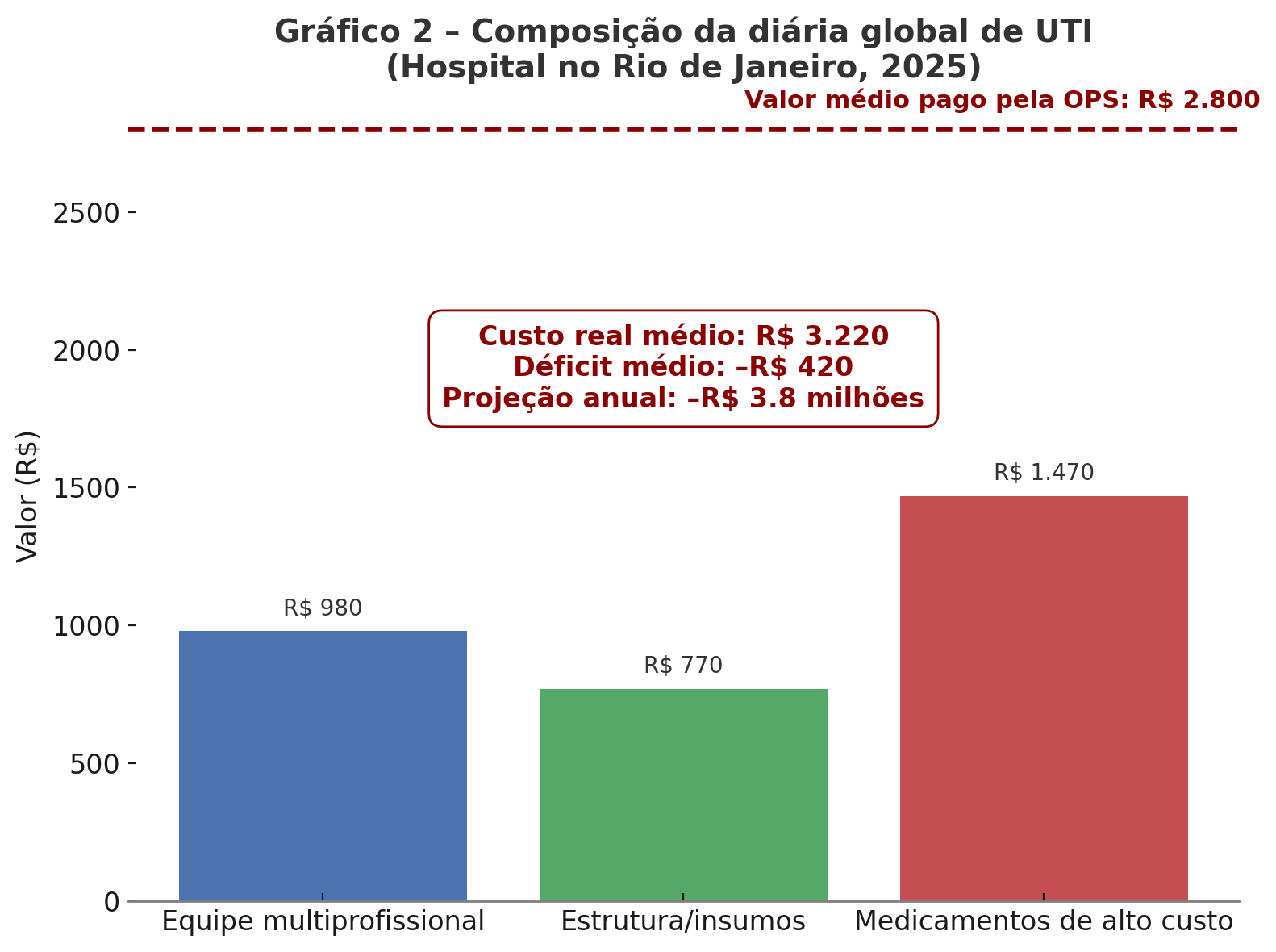
A diária global contratada com a OPS parecia equilibrada: R$ 2.800 por paciente/dia.
Na visão da gestão, esse valor era suficiente para cobrir equipe, insumos e estrutura, trazendo a sensação de previsibilidade.
Mas quando colocamos os números à mesa, a realidade foi outra. O custo real médio da diária chegava a R$ 3.220, impulsionado principalmente pelos medicamentos de alto custo — sem qualquer protocolo consolidado para orientar a prescrição.
Valor médio pago pela OPS (diária global): R$ 2.800
Custo real médio: R$ 3.220
Equipe multiprofissional: R$ 980 (30%)
Estrutura e insumos: R$ 770 (24%)
Medicamentos de alto custo: R$ 1.470 (46%)
Déficit médio por paciente crítico: (R$ 420) por diária (–15%)
➡️ Prejuízo mensal estimado (750 diárias): (R$ 315.000)
➡️ Projeção anual de prejuízo: (R$ 3,8 milhões) apenas na UTI.
A análise revelou ainda um agravante: não havia protocolo clínico estruturado para uso de antibióticos, materiais de alto e drogas vasoativas.
Cada médico prescrevia de forma independente, muitas vezes optando por itens caros, sem padronização, o que aumentava a variabilidade dos custos e a imprevisibilidade do resultado.
Esse é exatamente o que um modelo de pacote não tolera.
Pacotes precisam de previsibilidade. Quando não há protocolo, cada internação se transforma em uma roleta financeira, e a diária que parecia suficiente se torna um ralo silencioso de recursos.
O hospital continuava cheio, mas o caixa seguia vazio. A gestão, pressionada pela alta ocupação, carregava a angústia de saber que cada paciente crítico atendido significava mais déficit ao fim do mês.
A análise dos custos
O fio condutor desses diagnósticos é sempre o mesmo: não há pacote sem custo real apurado.
Enquanto o hospital não tem protocolos clínicos definidos, não conhece o peso dos insumos ou não distribui corretamente seus custos indiretos, a negociação com a OPS se torna um jogo desigual.
É assim que o ciclo de prejuízos silenciosos se instala.
No curto prazo, parece apenas “aperto de margem”. Mas, com o tempo, a fragilidade financeira cresce até se tornar insustentável.
E aqui entra a virada da história: quando o hospital decide encarar os custos de frente, o enredo começa a mudar.
O que o hospital precisa fazer?
Não existe mistério. Existe método e coragem para assumir o protagonismo.
📌 Estruturar protocolos clínicos claros para cada procedimento: é a bússola que dá previsibilidade e disciplina à operação.
📌 Mapear custos diretos e indiretos com precisão: porque só conhece o valor real quem mede cada insumo, cada hora, cada recurso envolvido.
📌 Projetar margens sustentáveis antes de assinar qualquer contrato: pacotes não podem ser um tiro no escuro, precisam ser um plano de voo calculado.
📌 Revisar periodicamente os pacotes já contratados: porque a saúde muda, a prática clínica evolui, e só quem acompanha de perto consegue se manter no jogo.
Quando o hospital faz esse movimento, deixa de ser refém.
Ele passa a sentar à mesa com a OPS não como quem suplica, mas como quem negocia de igual para igual, com dados, clareza e confiança.

O futuro do modelo
O pacote não é o vilão. Pelo contrário: ele é um caminho inevitável no mundo da saúde, porque traz previsibilidade, eficiência e alinhamento de incentivos.
O problema surge quando não há protocolos clínicos claros, padronização de insumos e estudo real de margem. Sem isso, o que deveria ser solução se transforma em fonte de prejuízo.
E é aqui que o papel do hospital se torna decisivo. O futuro está nas mãos do gestor que escolhe não aceitar mais a perda silenciosa, que decide olhar para os custos de frente e assumir o protagonismo da sua operação.
Esse é o hospital que vira o jogo, não porque trabalha mais, mas porque trabalha com clareza e método.
Na CASH+, entendemos que o modelo de pacotes pode ser excelente, desde que venha acompanhado daquilo que lhe dá sustentação: previsão, dados confiáveis e margens bem definidas.
Foi assim que já vimos diferentes hospitais conquistarem força de negociação e equilíbrio financeiro, transformando contratos que antes eram passivo em ativo estratégico.
👉 Muitas instituições hoje só conseguem aceitar pacotes porque fizeram a análise antes. Esse é o ponto de virada: quando o hospital decide que não vai mais operar no escuro.
Porque, no fim, não é o pacote que define o futuro de um hospital.
É a coragem de quem decide parar de aceitar prejuízos.
Até o próximo domingo,
Inteligência, estratégia e resultados na saúde.
Referências utilizadas para essa edição da Estratégia & Saúde
Struijs, J. N., & de Vries, E. F. (2020). Bundled Payment Models Around the World: How They Work and What Their Impact Has Been. The Commonwealth Fund. Disponível em: https://www.commonwealthfund.org
Porter, M. E., & Kaplan, R. S. (2016). How to Pay for Health Care. Harvard Business Review. Discussão sobre modelos de remuneração baseados em valor e pacotes bem estruturados.
Santos, J. S., & Elias, P. E. M. (2019). Modelos de Remuneração em Saúde: tendências e desafios no Brasil. Revista de Saúde Pública, 53(12). Análise crítica da aplicação de pacotes e modelos alternativos no sistema suplementar brasileiro.
Silva, F. M., & Pereira, R. C. A. (2021). Value-Based Healthcare in Brazil: Challenges and Prospects. SAGE Open Medicine, 9. DOI: 10.1177/20503121211049137
CASH+ Diagnósticos de Custos (2023–2025). Relatórios internos de análise de pacotes cirúrgicos e diárias globais em hospitais no Sul do Brasil e no Rio de Janeiro. Casos práticos apresentados na Estratégia & Saúde, newsletter corporativa da CASH+.

