
Maria tem 32 anos e convive com lúpus desde a juventude. Em mais de uma década de doença, acumulou internações, afastamentos e tratamentos que pouco mudaram o curso da sua vida. Há alguns meses, finalmente ouviu de sua médica: “Temos uma nova droga disponível, aprovada e capaz de mudar o rumo da sua doença”. Para ela, foi como respirar esperança pela primeira vez em anos.
Histórias como a de Maria se multiplicam em todo o Brasil. O lúpus eritematoso sistêmico (LES) não é uma doença rara, mas é crônica, complexa e de alto custo.
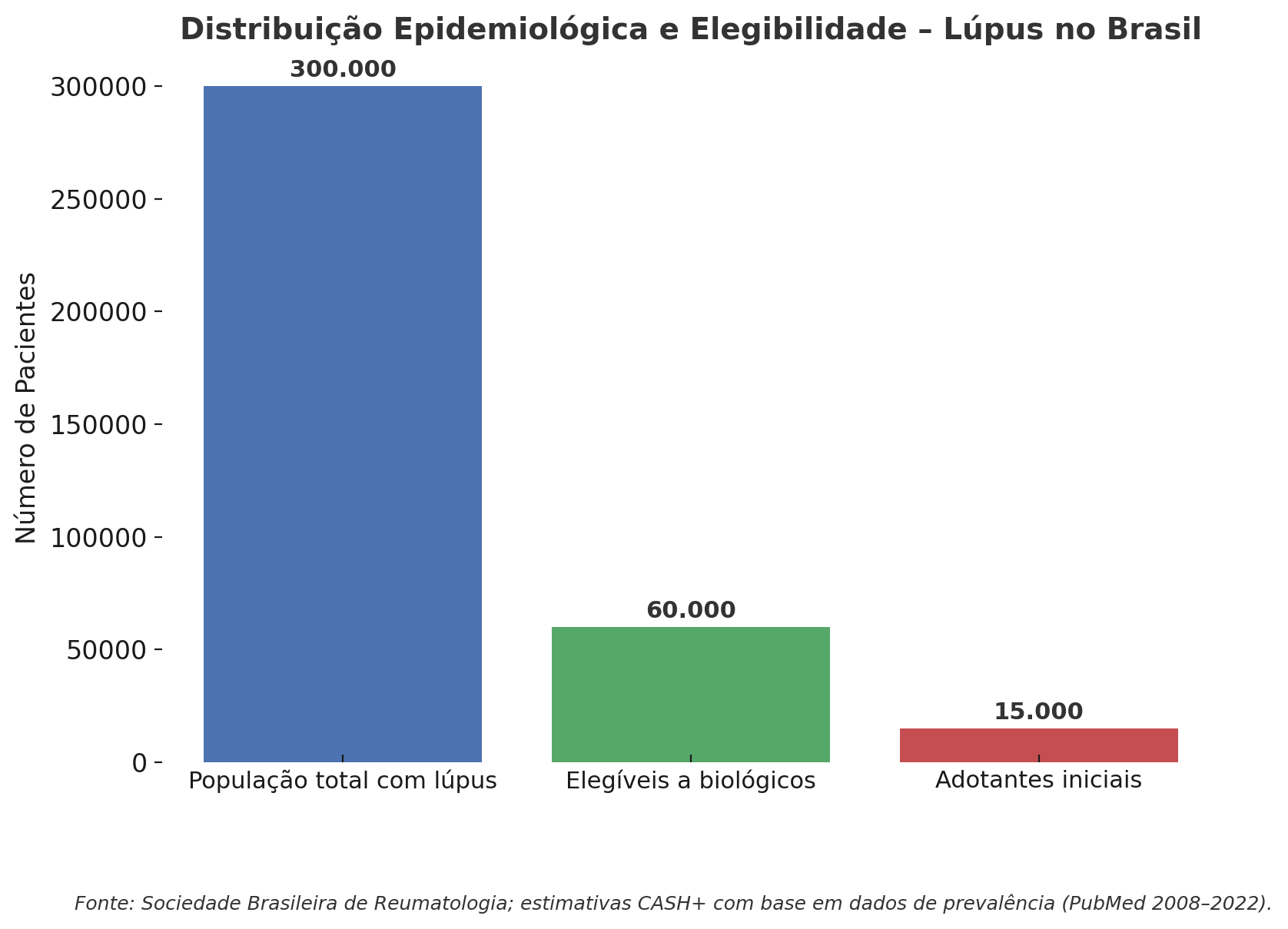
Segundo a Sociedade Brasileira de Reumatologia, 150 mil a 300 mil brasileiros convivem com a doença. Estudos recentes indicam prevalência média nacional de 52 casos por 100 mil habitantes em 2022, chegando a 68/100 mil no Sudeste e 66/100 mil no Sul, com um crescimento anual médio de 15,5% entre 2008 e 2022.
É neste cenário que duas drogas mudaram a história do tratamento: belimumabe e anifrolumabe. Ambas aprovadas pela Anvisa nos últimos anos e, a partir de 3 de novembro de 2025, incluídas oficialmente no Rol de Coberturas Obrigatórias da ANS. Trata-se de um marco regulatório inédito, é a primeira vez que medicamentos específicos para lúpus entram no rol.
Para os pacientes, um avanço inquestionável.
Para as OPS, um novo custo bilionário que se soma a uma estrutura já pressionado

O peso dos números
O impacto financeiro não é marginal.
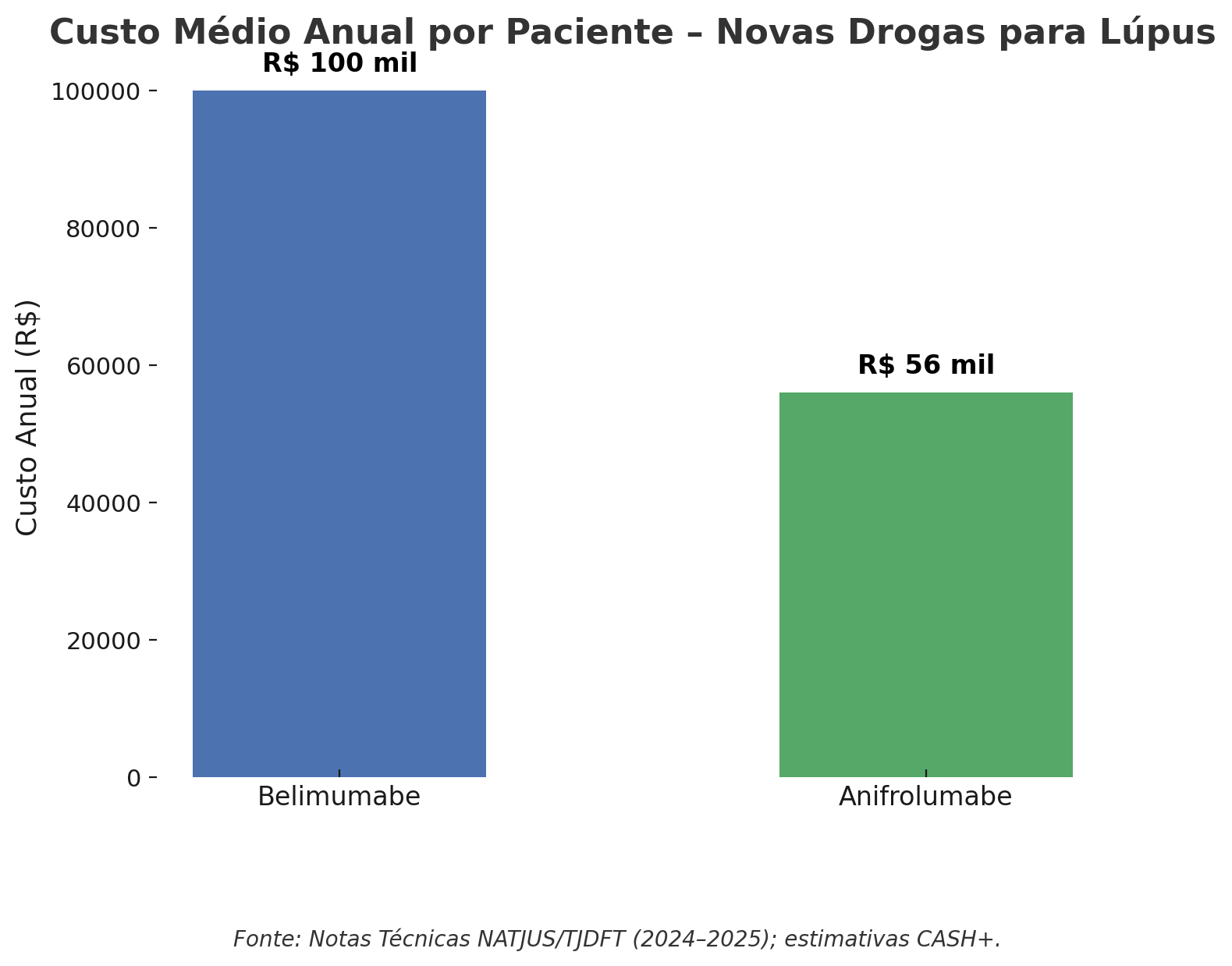
Belimumabe: custo anual de R$ 84 mil a R$ 112 mil por paciente.
Anifrolumabe: custo em torno de R$ 56 mil por paciente ao ano.
Natureza contínua: não são tratamentos temporários, mas de uso prolongado, transformando cada paciente em passivo anual permanente.
Projeções mostram a escalada:
Cenário conservador: 5.600 pacientes tratados → impacto de R$ 500 milhões/ano.
Cenário intermediário: 15 mil pacientes tratados → R$ 1,3 bilhão/ano.
Cenário acelerado (5 anos): 37 mil pacientes tratados → R$ 3,3 bilhões/ano.
Esse é o tipo de curva que ameaça o mutualismo. As grandes operadoras ainda podem diluir parte do risco. Mas para OPS médias e pequenas, com margens reduzidas, a equação não fecha.
A questão central: protocolos e desfechos
A discussão não é mais se as OPS vão arcar com esse custo, afinal a decisão da ANS já definiu que sim.
A questão é como lidar com a incorporação.
Aqui entram os pontos-chave:
Quais protocolos clínicos adotar? Definir critérios de início, manutenção e descontinuação do tratamento é essencial. Sem isso, há risco de expansão descontrolada de custos.
Como medir desfechos? A incorporação só se justifica se gerar resultados clínicos tangíveis: redução de internações, melhora funcional, aumento de qualidade de vida. Sem métricas claras, o investimento perde sentido.
Como negociar com a indústria? Modelos de pagamento por valor, acordos de risco compartilhado e descontos escalonados devem deixar de ser exceção e virar regra.
Como sustentar o mutualismo? A lógica de financiamento precisa evoluir. Fundos específicos, coparticipações moduladas e redesenho de produtos podem ser caminhos.Capacidade de transformar dado em decisão
Pontos de risco para a saúde suplementar:
Subestimação da prevalência
As estatísticas oficiais do SUS podem não refletir toda a realidade de pacientes com lúpus no Brasil. Parte dos casos permanece sem diagnóstico ou fora dos registros públicos. Isso significa que o passivo pode estar subestimado, criando risco de desequilíbrio atuarial quando a demanda real se apresentar.
Variação de preços e tributação
Os preços de referência divulgados pela CMED não representam necessariamente o custo final. Margens de distribuição, impostos estaduais e logística podem elevar significativamente o valor real das terapias. Para a saúde suplementar, isso compromete a previsibilidade e dificulta a gestão financeira em diferentes regiões do país.
Compras judiciais
Mesmo com a inclusão no Rol da ANS, a judicialização continua sendo fonte de pressão. Pacientes fora dos critérios clínicos podem acionar a justiça e obter cobertura. Essas compras costumam ocorrer sem negociação de volume ou acordos de risco, elevando o custo médio por paciente. Para operadoras de menor porte, um único processo judicial pode comprometer os resultados mensais.
Efeito long tail
As terapias biológicas para lúpus são contínuas e não têm horizonte de término definido. Cada novo paciente autorizado amplia a base existente, criando uma cauda longa de custos permanentes. Esse acúmulo pressiona progressivamente os orçamentos da saúde suplementar, ano após ano.
Incerteza de custo-efetividade
Embora haja evidências de benefícios clínicos, os resultados não são homogêneos em todos os perfis de pacientes. Incorporar sem protocolos rígidos pode levar a altos gastos sem ganhos proporcionais em saúde. Para mitigar esse risco, é essencial estabelecer critérios clínicos claros, auditar tratamentos em curso e monitorar desfechos de forma contínua.
Judicialização ampliada
A inclusão no Rol da ANS não encerra as disputas judiciais. Pelo contrário, pode estimular novos pedidos de pacientes fora dos critérios ou em busca de acesso a usos ainda não incorporados. Decisões judiciais tendem a ignorar protocolos técnicos, impondo custos inesperados às operadoras e distorcendo as curvas de gasto previstas.
/

O dilema central
De um lado, pacientes como Maria encontram esperança em tratamentos transformadores. Do outro, OPS precisam sustentar uma conta crescente sem comprometer o equilíbrio financeiro.
Negar inovação não é opção. Incorporá-la sem estratégia é insustentável. O verdadeiro desafio dos executivos é construir um modelo de incorporação que combine inovação, protocolos rigorosos e mensuração de desfechos clínicos reais.
O futuro da saúde suplementar dependerá de como as OPS responderão a uma pergunta inevitável: como financiar a inovação sem quebrar o sistema?
Até a próxima semana, com mais uma análise estratégica sobre os movimentos que moldam a saúde no Brasil.
Até o próximo domingo,
Inteligência, estratégia e resultados na saúde.
Referências utilizadas para essa edição da Estratégia & Saúde
Sociedade Brasileira de Reumatologia – estimativas nacionais de prevalência do lúpus
Mapping the spatial and temporal frequency of systemic lupus erythematosus in Brazil (2008–2022) – PubMed
Ministério da Saúde – PCDT resumido de lúpus eritematoso sistêmico
Revista de Pesquisa em Saúde – “Mortalidade por lúpus eritematoso sistêmico no Brasil”
Notas Técnicas NATJUS / TJDFT (2024–2025) – custos de belimumabe e anifrolumabe
ANVISA – Registro do medicamento Saphnelo (anifrolumabe)
ANS – Atualização do Rol de Procedimentos e Eventos em Saúde (novembro/2025

